「また歯ぐきが腫れて膿が出た…」
こんな症状を繰り返してお困りのかた、いらっしゃいませんか?
歯科医院に行ったら歯ぐきを洗浄されて抗生物質を処方された経験ないでしょうか?
歯槽膿漏の特徴は”痛みがないまま進行すること”です。痛みがないからといって抗生物質を飲まなかったりすると、ある日顔が腫れたり、高熱が出たり、最悪の場合には嚥下・呼吸障害になって、入院してしまうばあいもあります。
今回は、歯槽膿漏を治すのに効果的な抗生物質の使い方と、急性状態になったときに、どんな抗生物質を服用したら効果的なのかを解説します。
目次
1.歯槽膿漏で抗生物質を効果的に使うポイント
歯槽膿漏に抗生物質を効果的に使用するには、いくつかのポイントを守ったほうが良いとされています。
1-1.事前に膿みを出して歯周病菌の量を減らしておく
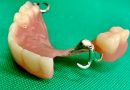
歯茎が腫れていたり膿がじわじわ出るばあいには、歯肉を切開したり抜歯をし、膿を出し切ります。下の写真では歯茎から白いものが出ています。あれは歯茎の中にあった膿(=細菌)になります。
切開や抜歯をすることによって膿を出し、腫れの原因菌の量を減らします。細菌の数を減らすことによって抗生物質が効率よく作用するのです。
このことから、切開などの外科処置をせずに“抗生物質だけ飲んでも、歯槽膿漏がうまく治らない”ということになります
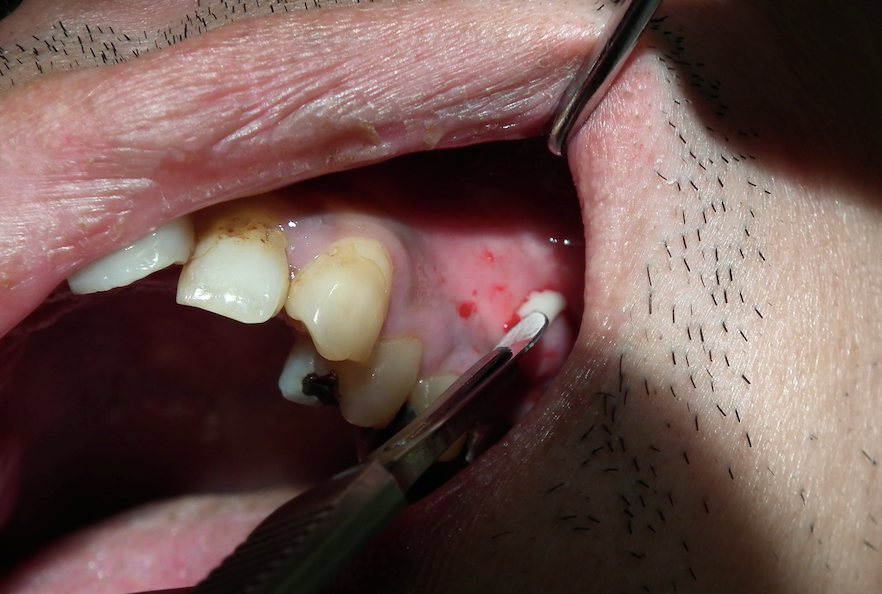
↑歯槽膿漏の急性発作でできた膿瘍を切開して膿みを出している様子
1-2.歯槽膿漏の原因菌をピンポイントでやっつける抗生物質を飲む
「腫れが出たらとりあえず抗生物質を飲めばいいのかな」
と思われるかたがいらっしゃるかもしれませんが、実はそうではありません。
たとえば、抗生物質YはAにきくけどBにはきかなかったりします。しかし、抗生物質ZはAにはきかないけどBにはきくことがあります。このように、抗生物質はやっつけることのできる(抗生物質がきく)細菌が決まっています。
このことから、歯茎が腫れたとき、歯槽膿漏の原因菌に効果のある抗生物質を選ばなければ、薬は飲んでも意味がありません。むしろ、耐性菌(※)の出現や抗生物質による副作用のリスクを考えると、むやみやたらに抗生物質を飲むのは体に害になります。
(※)耐性菌
抗生物質を不必要に飲み過ぎると、抗生物質がやっつけることができた細菌が変化してしまい、今まできいた抗生物質が効かなくなってしまいます。この、抗生物質がきかなくなった菌を、耐性菌といいます。耐性菌は、
- 医師の処方ではないのに自分の判断で抗生物質を飲む
- 3日かけて飲む薬を、途中でやめてしまう
- 医師による抗生物質の過剰投与
などによってできてしまいます。
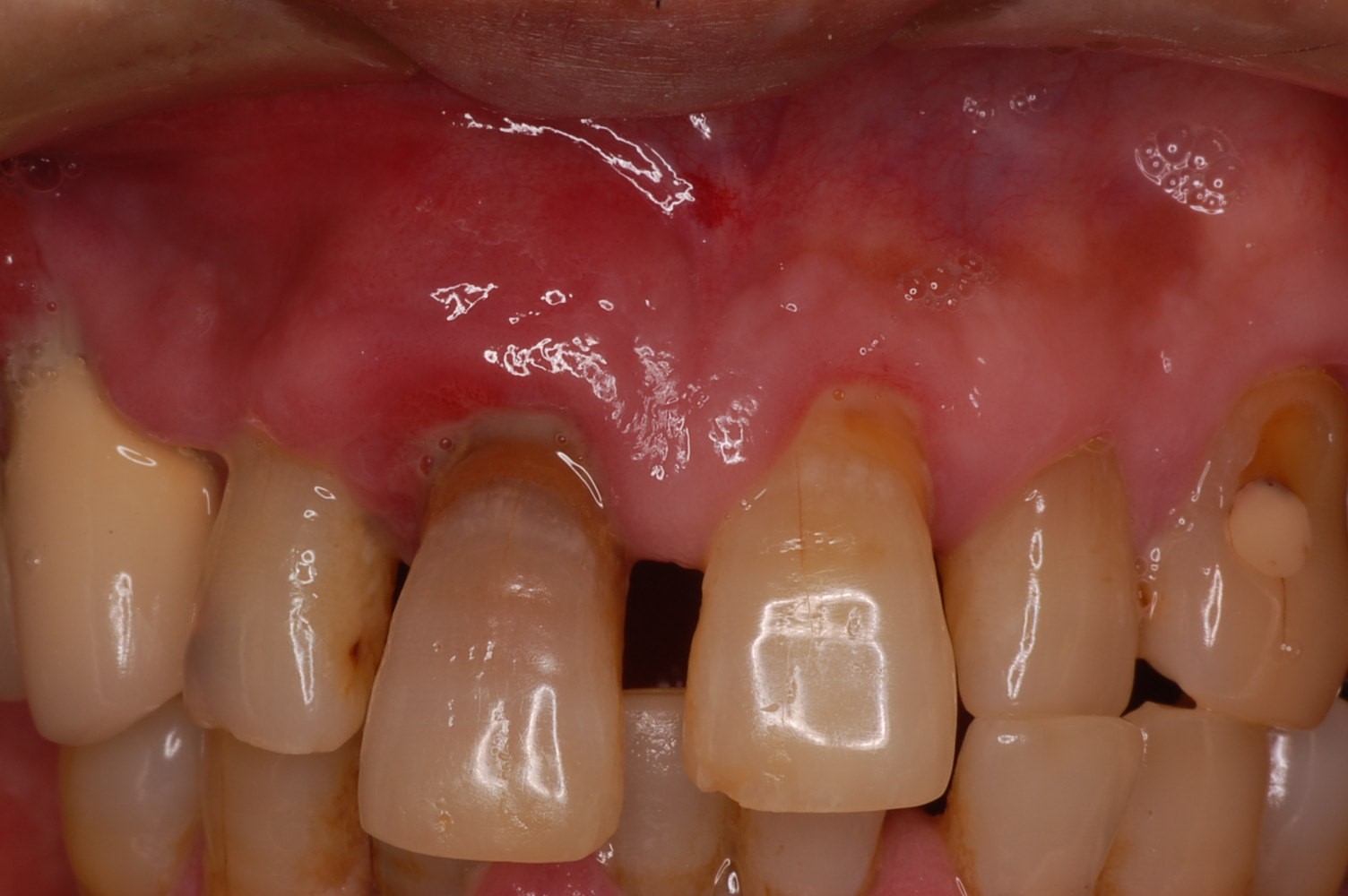
↑歯ぐきから膿みが出てきている様子
 歯槽膿漏の原因菌は主にレンサ球菌か嫌気性菌
歯槽膿漏の原因菌は主にレンサ球菌か嫌気性菌
歯性感染症の原因菌の内訳は以下のとおりになります
- 50%:好気性菌ストレプトコッカス(Streptococcus)属(いわゆるレンサ球菌)
- 残りの50%:嫌気性菌プレボテラ(Prevotella)属・ペプトストレプトコッカス(Peptostreptococcus)属
 抗生物質アモキシシリン(サワシリン®等)を服用する
抗生物質アモキシシリン(サワシリン®等)を服用する
ペニシリン系抗菌薬(抗生物質)はグラム陽性球菌と横隔膜より上の嫌気性菌に有効とされているので、歯槽膿漏にはアモキシシリン(サワシリン®等)がピンポイントで細菌をやっつけてくれということになります。
つまり、ペニシリン系抗生物質が第一選択薬となります。
注)ペニシリンのアレルギーがある人はクリンダマイシンかアジスロマイシンになります
 薬があっているかの効果判定は3日、服用するなら1週間!
薬があっているかの効果判定は3日、服用するなら1週間!
歯槽膿漏は歯茎に腫れが起こっているので、飲んだ薬の成分が歯茎までこないと薬が効いてくれません。しかし、経口投与した薬は胃腸管粘膜から吸収されるので、消化管と口腔組織まで距離があるため薬の成分が届きにくかったり、そもそも口腔組織が抗生物質がききにくい環境だったりといった問題があります。
この問題を踏まえ、まずは3日抗生物質を飲んでもらって、腫れがおさまっているかどうか再来院してもらいます。そこで腫れがおさまっていたら薬があっているということなので、続けて同じ薬を4日飲んでもらい、合計1週間かけて薬で歯ぐきの細菌をやっつけます。
しかし、3日飲んでもらって効果がみられないばあいは、腫れがおさまらない原因を探し、消炎処置や投薬の見直しをします。
※
口腔組織は薬がききにくいので、1-1でも説明したように、切開をすることで膿を出したり、抜歯するといった外科的な消炎処置(細菌の数を減らして薬をききやすくする施術)を併用します。
 抗生物質と抗菌薬の違いとは?
抗生物質と抗菌薬の違いとは?
抗菌薬=人工合成された化学物質+抗生物質(微生物が賛成した化学物質)
抗生物質で代表的なものは青かびから発見されたペニシリンです。抗生剤とも呼ばれます。 近年多用されるようになった人工的に合成されたニューキノロン系は抗菌薬に分類されます。
この記事では抗生物質を広義の意味で考えて、抗菌薬(抗生物質)と記載します。
2.歯槽膿漏に効果的な3種の抗菌薬(抗生物質)
一般的に歯槽膿漏に対して歯科医院で使われる抗菌薬(抗生物質)は以下の3種類です。
第一選択はペニシリン系のアモキシシリン、ペニシリンアレルギーがある場合にはアジスロマイシンかクリンダマイシンを代替薬として用います。
2-1.アモキシシリン
アモキシシリンでよく使われるのは、ペニシリン系抗菌薬であるアモキシシリン(サワシリン®等)です。アモキシシリンは殺菌性抗菌薬で、感染症治療ガイドライン2016でも歯周病学会でも歯槽膿漏(歯肉膿瘍)に対して使用が推奨されています。1回250mgを1日3回服用します。
注意点として0.01-0.05%のアナフィラキシー反応があるので、その場合には次(2-2、2-3)にあげる代替薬を使用します。

2-2.アジスロマイシン
日本では歯槽膿漏にマクロライド系のアジスロマイシン(ジスロマック®)がよく処方されています。その理由はジスロマックがバイオフィルム(プラーク)への浸透性が高い抗菌薬だからです。しかしマクロライドは静菌性(細菌を殺すのではなく、細菌増殖を抑える働き)抗菌薬のため、服用期間が終わると細菌が増殖してしまいます。またアジスロマイシンを始めとするマクロライド系の抗菌薬は広い抗菌スペクトラムを持つため、耐性菌の増加リスクの観点から安易な使用には注意が必要です。1日1回500mgを3日間服用します。

2-3.クリンダマイシン
ペニシリンアレルギーのある患者さんには、リンコマイシン系のクリンダマイシン(ダラシン®)抗菌薬を選択します。
最近ではクリンダマイシン耐性の嫌気性菌も増えてきているので、使用には注意が必要です。
また、クリンダマイシン(ダラシン®)は、肝障害のある患者及び腎障害のある患者、大腸炎の既往がある患者は慎重投与となっているため、そのような場合はアジスロマイシン(ジスロマック®)を選択するのが好ましいと考えられます。
(ただし、アジスロマイシンも重篤な肝障害患者には慎重投与です)1回150mgを6時間ごとに服用するため、患者さんにとっては薬を飲み忘れしやすいかもしれません。

3.歯槽膿漏に抗菌薬(抗生物質)を使うための知っておきたい3つの知識
これを知らなければ、抗菌薬(抗生物質)をいくら服用しても歯槽膿漏は治りません。
3-1.歯槽膿漏はバイオフィルム(プラーク)が原因の感染症
歯と歯肉の間にプラークが付着して、歯周病細菌による感染から炎症(歯槽膿漏)が発生します。 バイオフィルムの中にはほとんどの抗菌薬(抗生物質)は入れません。バイオフィルム(プラーク)は歯の表面についてから3日で歯槽膿漏の病原性を発揮します。
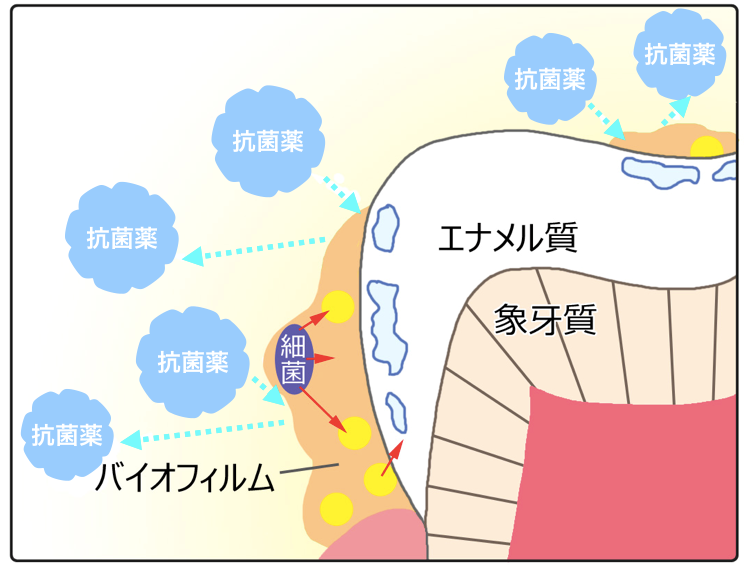
ジスロマックはバイオフィルムの浸透性が高いといわれていますが、効果が一時的なため、抗菌薬(抗生物質)投与期間が終わると、元の状態に戻ってしまいます。
3-2.プラーク(バイオフィルム)を除去してから抗菌薬を使う
歯周病学会の抗菌療法の指針では歯周基本治療との併用もしくはスケーリングやルートプレーニングの後に初期治療の効果反応を見ながら抗菌薬(抗生物質)を使用することを推奨しています。プラーク(バイオフィルム)を取らずにどのような抗菌薬を使用しても歯槽膿漏は治りません。理由は、歯槽膿漏の原因療法ができていない、つまり抗菌薬(抗生物質)にはプラーク(バイオフィルム)までを除去することはできないからです。

バイオフィルム(プラーク)と歯石を除去している様子
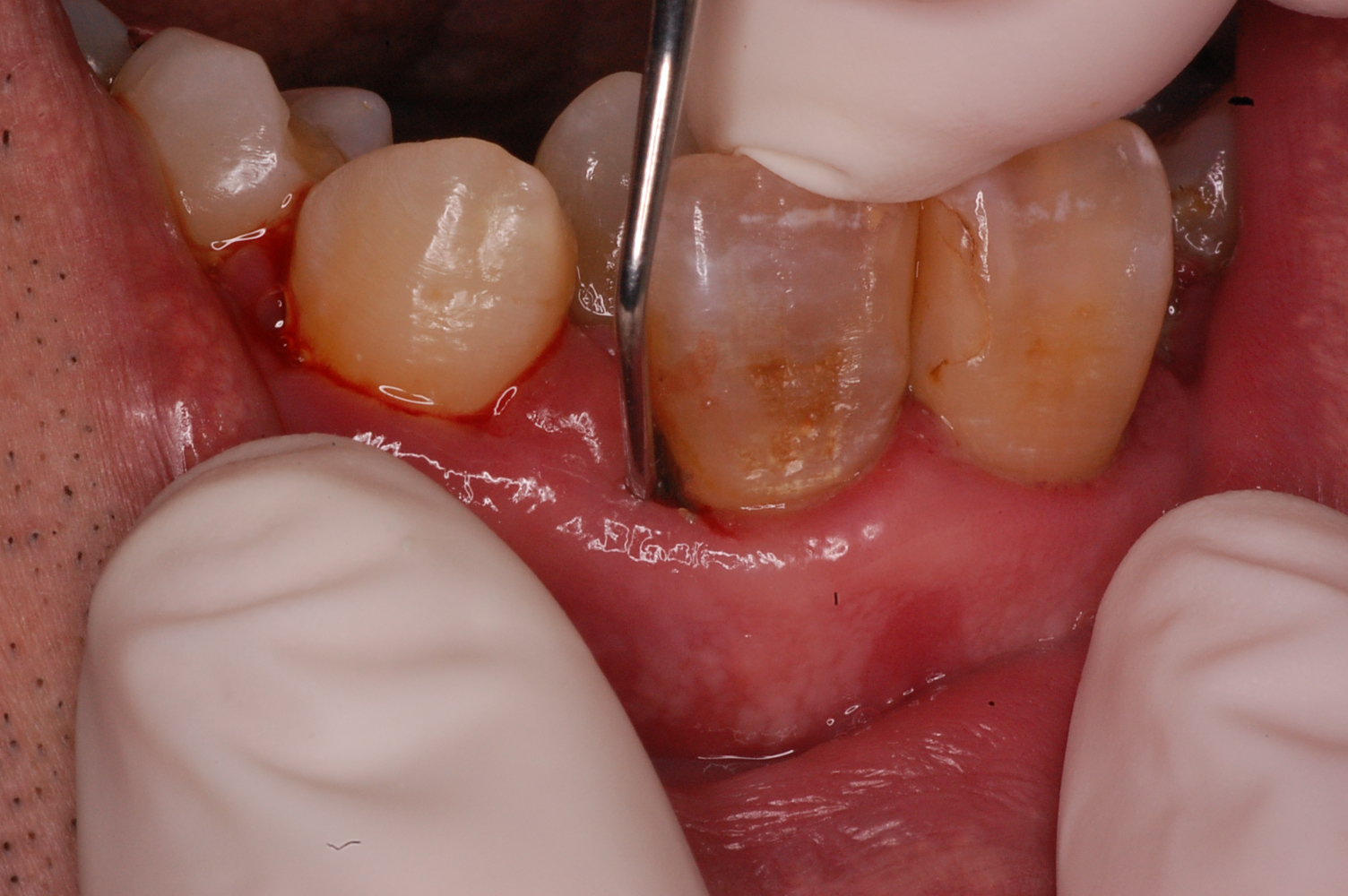
歯肉の下の汚れを取っている様子(ルートプレーニング)
3-3.抗菌薬(抗生物質)を治療前に使う場合
歯肉から膿が出てきた緊急の場合には抗生物質(抗菌薬)を治療前に服用しても有効です。しかし炎症消退後に歯周基本(原因除去)治療を行う必要があります。
歯槽膿漏で膿瘍を形成し、膿が出てきた場合には急性発作状態と考えられます。その場合には歯周基本治療前でも抗菌薬(抗生物質)を投与できます。抗菌薬(抗生物質)が効果があるかどうかの判定の目安は3日、症状が落ち着いて来れば約おおよそ1週間まで投与を継続します。逆に症状が悪くなっている場合には他剤への変更を考慮します。
原因療法には歯周基本治療だけでなく、状況によっては抜歯も検討されます。
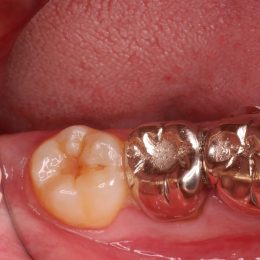
抜歯後に外側の膿瘍から膿が出てきている様子
 歯科でよく出されている経口のセフェム系の問題とは?
歯科でよく出されている経口のセフェム系の問題とは?
歯科でよく使われるフロモックス、メイアクト、セフゾン、トミロンなど第3世代のセフェム系抗菌薬(抗生物質)の問題点を解説します。
・グラム陽性菌よりグラム陰性菌に強い
セフェム系の抗菌薬は第1世代から第3世代に新しくなるにつれて、グラム陰性菌のカバーが改善される反面、グラム陽性菌のカバーは低下していきます。お口の中の炎症の原因は、グラム陽性のレンサ球菌が50%で残りがグラム陰性菌です。ですから、歯科でセフェム系を使用するのは効率が悪いのです。
・消化管からの吸収が悪い
セフェム系を歯科で処方されるときにはだいたい3日分処方されます。ただでさえ薬剤の効果が届きにくいお口の中で、かつセフェム系は消化管からの吸収が悪いので、3日分では、薬の効果が発揮されるかどうかは疑問です。セフェム系を服用することは無駄でしょう。
・耐性菌の問題
歯科だけでなく、医科でも問題となっています。2015年度医療用医薬品国内売上高ランキングでは、メイアクトとフロモックスであわせて247億円を売り上げています(実際に処方されているデータではありません)。いかに第3世代のセフェム系の使用頻度が多いか推測できます。歯科医院での使用割合はもっと多いかもしれません。
日本外来小児科学会、日本感染症学会&日本化学療法学会のガイドラインでは耐性菌の出現リスクを減らすために広域スペクトルをもつセフェム系の抗菌薬よりは狭域スペクトルのペニシリン系を第一選択としています。
歯槽膿漏の原因はバイオフィルム(プラーク)ですから、歯科ではまず歯周基本治療とスケーリングルートプレーニングを優先し、本当に抗菌薬が必要な時のために最後の手段はとっておくべきです。
4.まとめ
歯槽膿漏の症状は歯ぐきの出血、痛み、口臭など様々で、とても不快なものです。抗菌薬(抗生物質)を正しく効果的に使ってもらうためには、原因菌に効き目がある抗生物質を使うことと、歯周基本治療や外科処置を併用することが基本です。と同時に薬の副作用や耐性菌のことも考えなければなりません。歯周病は気づかないまま進行してしまうため、気づいた時には重度の歯周病になって歯が抜けてしまうことがあります。正しく効果的に抗菌薬(抗生物質)を使って、歯槽膿漏をきちんと治しましょう。
- JAID/JSC感染症治療ガイドライン2016 -歯性感染症- 一般社団法人日本感染症学会、公益社団法人日本化学療法学会 JAID/JSC感染症治療ガイド・ガイドライン作成委員会、歯性感染症ワーキンググループ
- 「あなたの知識は最新ですか?歯科衛生士のための21世紀のペリオドントロジーダイジェスト」 天野 敦雄 著 クインテッセンス出版株式会社
- 歯周病 患者における抗菌療法の指針.2010 特定非営利活動 法人日本歯周病学会
- 小児上気道炎および関連疾患に対する抗菌薬使用ガイドライン2005 日本外来小児科学会